- 大腸癌研究会 会員施設一覧 (外部サイトへのリンク)
- 腹腔鏡下大腸切除研究会 会員施設紹介 (外部サイトへのリンク)
- 日本大腸肛門病学会 大腸肛門病認定施設 (外部サイトへのリンク)
東予地域で大腸がんの治療をお考えの方へ
ロボット支援下大腸がん(結腸がん・直腸がん)手術は、治療ガイドラインで施行することを推奨されている手術です。当院は東予地域で唯一ロボット手術を受けられる病院であり、豊富な経験があります。
~開腹から腹腔鏡そしてロボットへ~
当院では2018年秋より、腹腔鏡の進化版である“ロボット直腸がん手術”を導入しました。腹腔鏡よりさらに精緻な手術で治療成績の向上を目指します。
直腸がん手術は腹腔鏡でも可能ですが、操作部(手元)と道具の先端が離れてくるため、手ぶれが出てきます。また、図のように直腸の奥では剥離の方向と鉗子の向きがどんどんずれてきて、難易度が上がります。奥行きもわかりにくくなります。
よって、①関節のある鉗子 ②手ぶれ除去機能 ③3D画像 を有するダビンチ手術は直腸がん手術に非常にメリットがあります。
また、2022年より“ロボット結腸がん手術”も導入しております。結腸がん手術では、より精密なリンパ節郭清を行い、より傷が小さく、かつ術後の疼痛や脱腸が少なくなる工夫を取り入れています。
患者さんのダビンチ手術の費用負担は、今までの腹腔鏡手術と変わりません。
2024年の大腸がん治療ガイドラインではロボット手術は施行することを推奨する手術と位置づけられています。現在、当院ではロボット手術が大腸がんの標準術式となっており、全国トップクラスのロボット手術率となっています。2018年以後日本で施行されたロボットによる直腸がん手術は、従来の腹腔鏡や開腹手術よりも術後合併症が少なく、生存率でもより成績が良好であったことが日本の多施設データベースより明らかとなりました(Colorectal Disease 2025)。
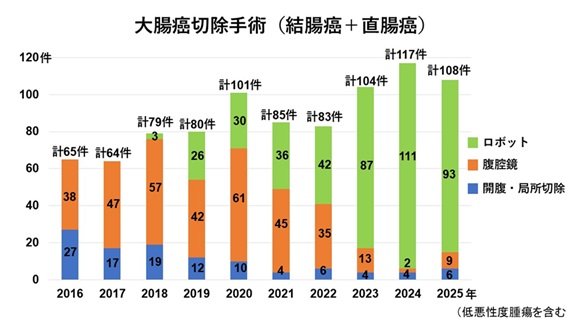
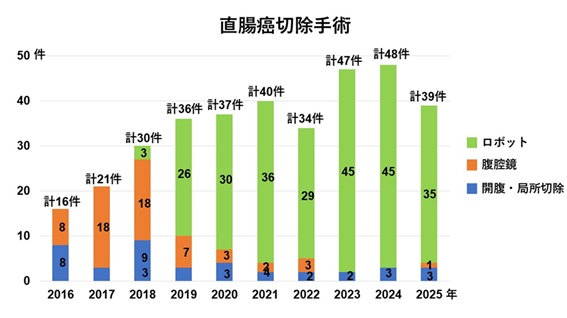
地元でも質の高い治療を受けられます
“技術認定医が手術に参加すれば腹腔鏡の手術成績が向上する“
(Supervision by a technically qualified surgeon affects the proficiency and safety of laparoscopic colectomy performed by novice surgeons。)という日本からの論文が、海外の一流雑誌Surgical Endoscopyに、2017年に掲載されました。腹腔鏡手術では、日本が世界に誇る制度であるビデオ診査による技術認定医制度(腹腔鏡の指導者としてふさわしいとされる資格)があります。当院には腹腔鏡下大腸がん手術のビデオ審査を通過した外科医が在籍している施設の1つです。優れた指導者として認定される資格であり、安全性と根治性を両立させた手術ができていると自負しております。特に直腸がん治療では、施設による治療成績の差がはっきり出るとされています。外科のチーム力が治療成績を押し上げます。
近年大腸がんの手術件数も増え、肛門温存を希望される方の受診も増えてきており、腹腔鏡手術の件数増加と、難易度の高いとされる直腸がんの手術割合が増えているのが当院の特徴です。ロボット手術では、学会認定プロクター(指導医)在籍施設となっております。当院の経験を生かして、他施設でのロボット手術の指導も行っております。当院のロボット手技の英語論文がAsian Journal of Endoscopic Surgeryに掲載されています。
地元で治療を受けるメリットとは
大腸がんの治療は手術だけで終わりではありません。 術前後に放射線や抗がん剤治療を行うこともありますし、それら補助療法がなくても、定期的な通院が必要となります。また、退院後に体調を崩したとき、手術との関連があるかどうか、ご自身では判断がつかないことも多いでしょう。例えば夜中に腹痛や嘔吐が起こったら、対応に困りませんか? 地元で手術を受ける最大のメリットは、術後の急な体調不良や、頻回の通院が必要となったときのアクセスと、対応の手厚さにあります。当直対応だけでなく、日中は抗がん剤の認定看護師や認定薬剤師が中心となったサポートがあります。放射線治療に関しての設備や専門医のサポートも充実しています。
大腸がん治療の現状
大腸がんの治療では、切り取ってのけることが治療の軸となります。早期がん(stageⅠ)の一部までは内科医による内視鏡的治療の適応があります。内科医が切除できない大きさや深さだったときや、周りのリンパ節に転移の可能性があるときは外科での手術の適応があります。StageⅣであっても、化学療法の安定した継続のために大腸がんだけは切除することもありますし、全て取り切れると判断した場合は、肝臓や肺も含めて、全切除を目指すこともあるのが特徴です。
【画像をクリックすると大きく表示されます】
手術の方法
手術では、腸を取り除くだけでは治療の成績はよくなりません。腸と、その周囲のリンパ節をひとかたまりに取り除くことが必要です。日本では、進行がんに対しては以前からリンパ節をしっかり根本の方まで掃除する手術をしてきました(D3郭清)。海外からは危険で意味がないと言われることも多かったのですが、最近になって、日本式の手術の方が再発率や生存率を改善することが海外から報告され、現在では日本式の手術が世界標準となってきています。
このD3郭清を腹腔鏡手術で行う施設が増えてきました。比較臨床試験も世界中で行われ、少なくとも結腸がんでは両者の治療成績には差がないと考えられています。日本では、すでに直腸がん手術の多くが腹腔鏡で行われているのが現状であり、適応は慎重に選ぶ必要がありますが、多くの方が腹腔鏡手術の適応になります。切除する範囲、リンパ節を掃除する範囲は開腹も腹腔鏡も全く変えていません。違うのは、傷の大きさと、腸にあまりさわらずに手術することで、癒着が少なく、術後の腸の回復も早いということです。
術後の痛みが少ないため、術後に歩行が早く開始でき、足の血栓、肺炎や腸閉塞などの危険性を減らすことができます。腸を取り除くので、おなかを数cm以下ですが、小さく開腹する必要はあります。
【画像をクリックすると大きく表示されます】
大腸がん手術はどこで受けても同じ?
同じではありません!
腹腔鏡手術の技術認定医が手術に参加して指導するだけで、治療成績が向上するというデータがあります(前述)。開腹手術でも大腸の専門的な知識や技術が必要です。大腸肛門病学会の定める指導医も在籍しており、安全かつ先進的な治療を約束します。
直腸がんでの肛門温存への取り組み
図のように、内括約筋を一部切除する手術も可能です(ISR:内外括約筋間直腸切除といいます)。腹腔鏡の登場により、おなかの中から括約筋の間を剥離する技術が向上しています。非常に肛門に近い位置で腸をつないだ場合は、一時的に手前に人工肛門を作成し、あとで人工肛門の部分をお腹の中に戻す事があります。
【画像をクリックすると大きく表示されます】
直腸がんの集学的治療
がんから、剥離する部分までの距離に不安がある場合は、術前に抗がん剤を使用しながら放射線を当てることもあります。当院は放射線科医3名が在籍しており、放射線科の力が非常に強いのも特徴です。診断も含めて正確な治療を約束できます。抗がん剤の副作用のマネジメントも認定看護師や認定薬剤師が中心となってサポートする体制ができています。
侵襲の大きい手術、難易度の高い手術
当院では、腹腔鏡手術をすることだけにこだわっているわけではありません。状況によっては開腹手術の方が良い状況もあり、再発直腸がんなど難易度の高い手術では開腹術を選択することもあります。
直腸がんに対する側方郭清(骨盤内拡大リンパ節郭清)や膀胱など他臓器合併切除等、拡大手術を近年ロボットで施行する場合も多くなりました。経験豊富なスタッフが対応しますので、ご相談ください。
愛媛県を代表する大腸がん拠点病院としての活動
2016年より、大腸がん研究会施設会員へ登録し、大腸がん治療ガイドラインのもととなる治療成績の全国登録も始めています。
2016年より、腹腔鏡下大腸切除研究会の施設会員となりました(愛媛県で3施設の参加)。
2016年より、日本大腸肛門病学会の認定施設となりました(愛媛県で5施設の認定施設)。
外科のご案内 【こちらをクリック】





